Autor/en: Wohlgemuth, Walter A. | Dießel, Linda | Kisser, Ulrich
Autor/en: Wohlgemuth, Walter A. | Dießel, Linda | Kisser, Ulrich
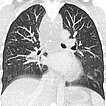
33-jährige Patientin, seit Kindheit immer wieder Anfälle von „Pseudokrupp“ mit ausgeprägtem respiratorischen Stridor. Vorbekanntes „Hämangiom“ unklarer Genese am Hals. In einer alten Thorax-CT ausgedehnte Raumforderung am Hals, Hypopharynx, Larynx bis ins Mediastinum. Gut sichtbar die multiplen Phlebolithen im Mediastinum, diese hinweisend auf eine venöse Malformation.
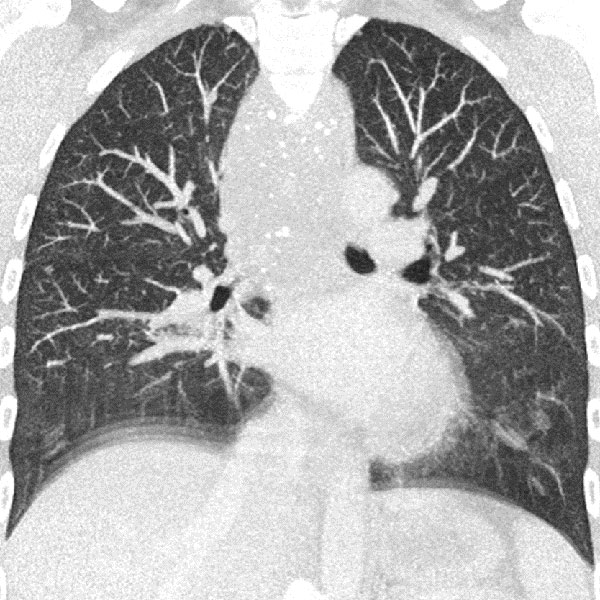
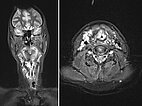
Im Zusammenhang mit einem systemischen Infekt, jetzt weitgehender Verschluss der oberen Atemwege durch eine entzündungsbedingte Zunahme der Schwellung der venösen Malformation, eine Intubation wird notwendig. Es erfolgt eine Biopsie zur Diagnosesicherung. In der MRT in koronarer Schichtführung (T2-gewichtet, fettunterdrückt) ist die Läsion sehr gut sichtbar als stark hyperintense (weiße) Raumforderung. Insbesondere im Hypopharynx und Larynx beidseits ausgedehnte Läsionen.
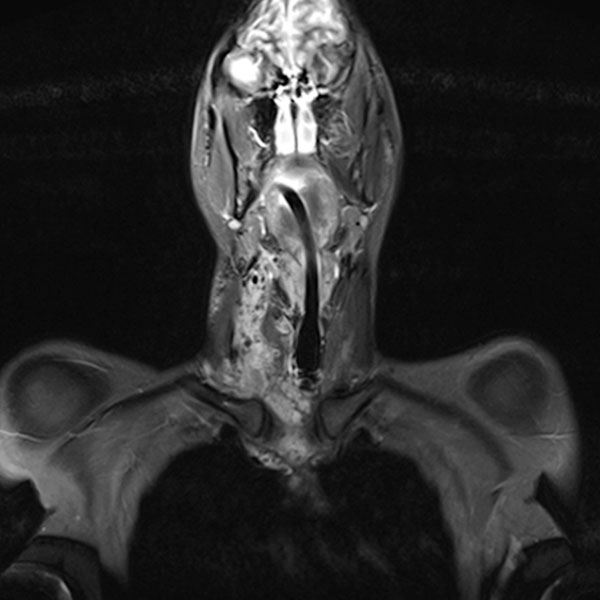
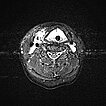
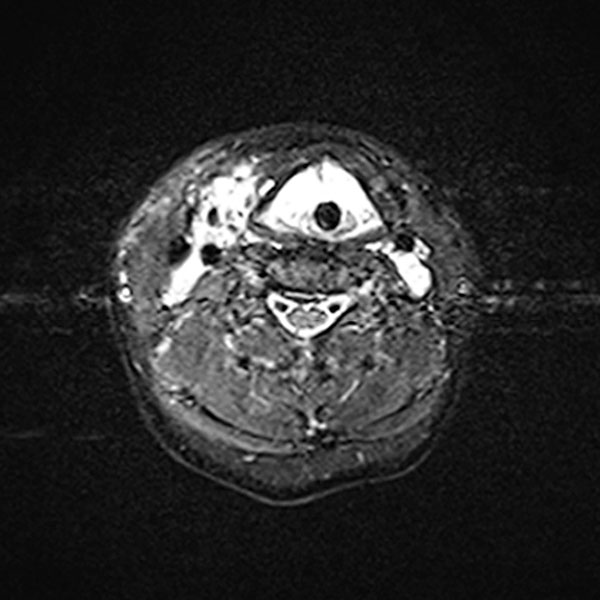
In der transversalen T2-gewichteten, fettunterdrückten MRT des Halses sind ebenfalls ausgedehnte, stark hyperintense (weiße) Anteile der venösen Malformation am Larynx und Hals sichtbar. Diese engen die oberen Atemwege massiv ein. Zentral erkennbar der liegende Endotrachealtubus.
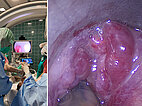
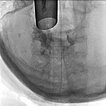
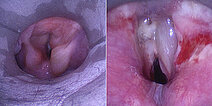
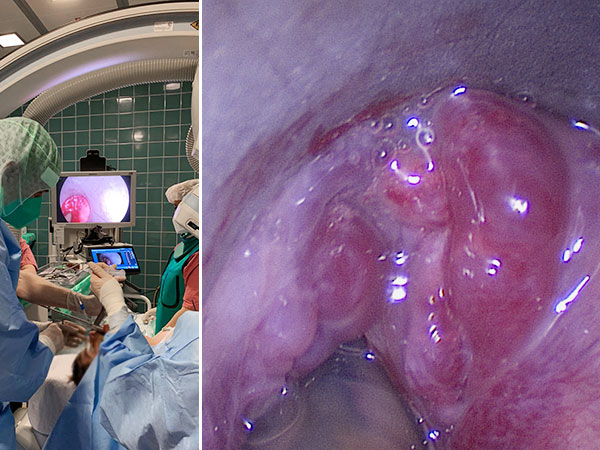
Damit Entschluss zur Sklerosierung der Anteile der venösen Malformation, die direkt im Bereich des Larynx die Atemwege einengen. In der biplanaren Angiographie wird mit dem starren Laryngoskop zunächst die Situation dargestellt (linkes Bild). Im Endolarynx sind die Stimmlippen durch supraglottische Ausläufer der venösen Malformation vollständig verdeckt und nicht mehr sichtbar.
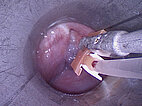
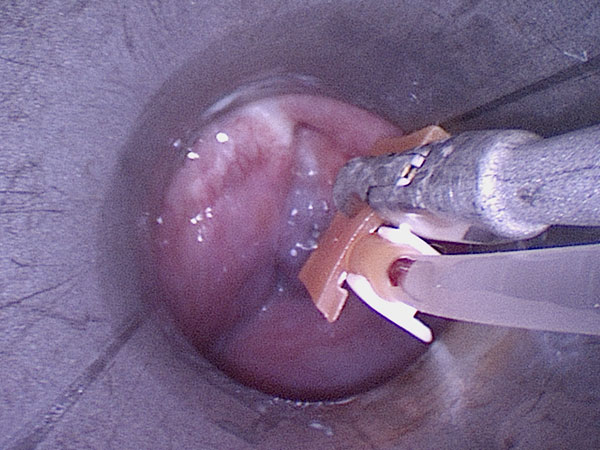
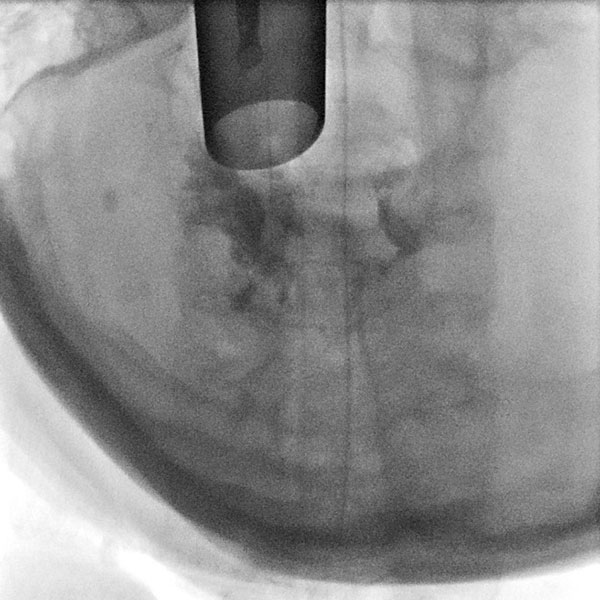
Zur Sklerosierung wird durch das starre Laryngoskop mittels einer Fasszange eine Butterflynadel in die venöse Malformation zur Punktion vorgeschoben. Nach Aspiration von Blut wird hier Kontrastmittel injiziert zur Sicherung der Nadellage in der venösen Malformation vor Einspritzung des Sklerosierungsmittels.
Die Kontrolldurchleuchtung nach Kontrastmittelinjektion zeigt eine korrekte Nadellage in der venösen Malformation ohne Abstrom über eine größere Kommunikationsvene. Damit kann die venöse Malformation über diese Position gut sklerosiert werden.
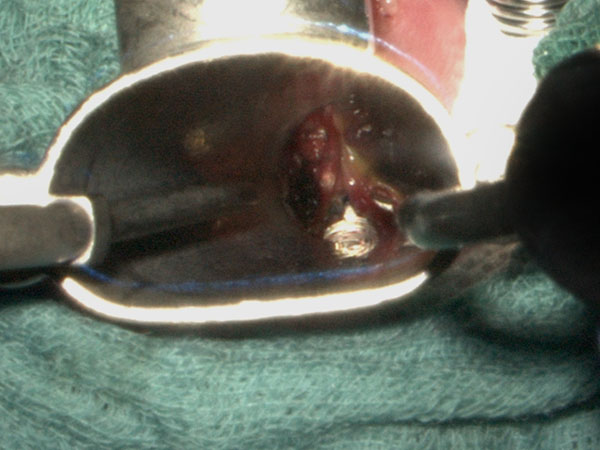
Zur Verbesserung der Lokalsituation direkt auf dem Niveau der Stimmlippen erfolgt dort noch eine CO2-Laser-Vaporisation von direkt den Stimmlippen aufsitzenden Anteilen der venösen Malformation über ein Kleinsasser-Endoskop.
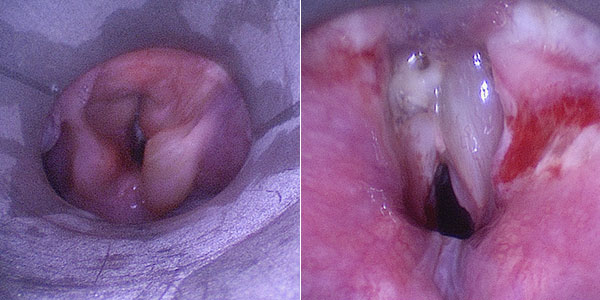
Die Kontroll-Laryngoskopie 10 Tage später zeigt eine deutliche Verbesserung der Lokalsituation im Bereich des Pharynx und Larynx, insbesondere auch direkt auf dem Niveau der Stimmlippen. Diese sind wieder sichtbar und nicht durch die raumfordernde venöse Malformation verlegt.
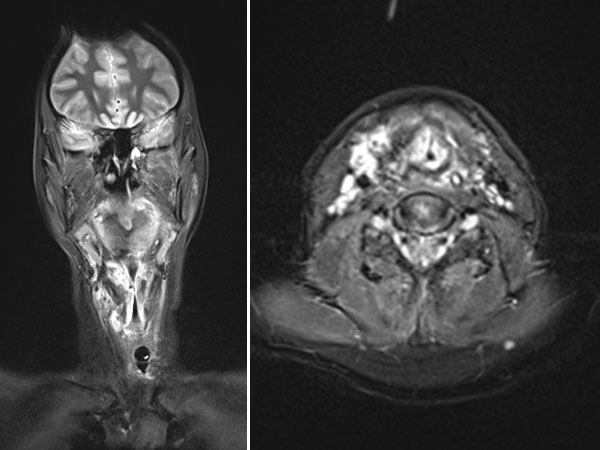
Auch die MRT zeigt jetzt eine deutliche Besserung. Der Raumforderungseffekt durch die venöse Malformation (hier weiß = stark hyperintens in der koronaren und transversalen, T2-gewichteten, fettunterdrückten MRT) hat abgenommen. Die oberen Luftwege sind zwar noch eng, aber wieder frei zur Spontanatmung.
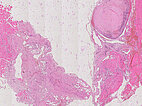
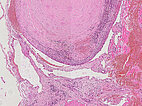
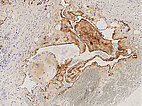
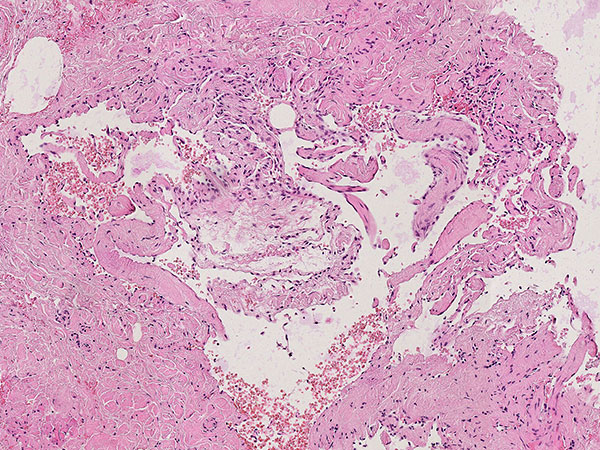
Hämatoxylin-Eosin-Färbung, 21-fache Vergrößerung: Rechts oben ein bereits bindegewebig umgewandelter Phlebolith dargestellt. Insgesamt als Hinweis auf eine gefäßartige Läsion vermehrt einige fuchsbauartige, irreguläre, gefäßartige Hohlräume sichtbar im histopathologischen Übersichtsbild.
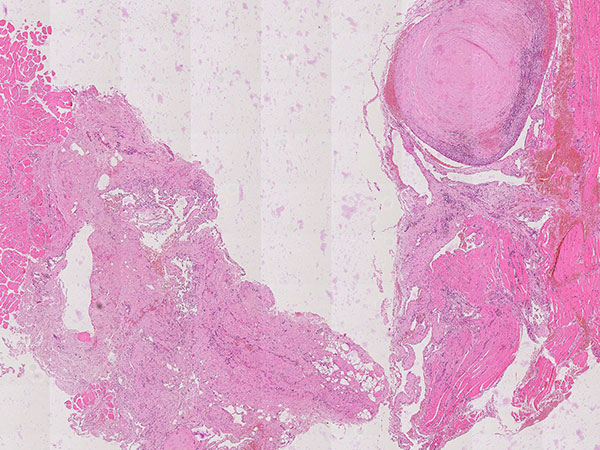
Hämatoxylin-Eosin-Färbung, 64-fache Vergrößerung: Schichtartiger, vor allem zentral vorwiegend bindegewebiger Aufbau des bereits älteren, teilorganisierten Phlebolithen. Umgeben wird der Phlebolith von multiplen vermehrten, irregular aufgebauten, dünnwandigen Gefäßräumen.
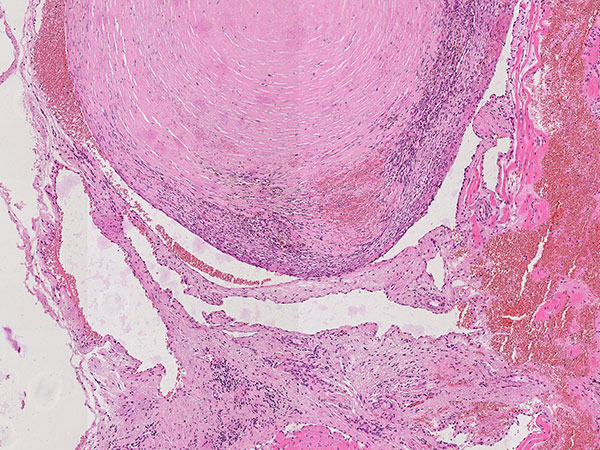
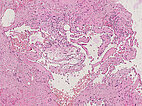
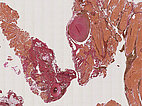
Hämatoxylin-Eosin-Färbung, 100-fache Vergrößerung, histopathologischer Schnitt: Innerhalb der fuchsbauartigen Gefäßhohlräume, die in der Läsion deutlich vermehrt vorkommen, sind hier noch einige Erythrozyten sichtbar, die nicht ausgewaschen wurden während der Präparatherstellung. Im Gegensatz zu lymphatischen Malformationen, die zentral Lymphflüssigkeit enthalten, ist eine venöse Malformation innen mit Blut (sichtbar als Erythrozyten) gefüllt. Damit ist eine venöse Malformation hier wahrscheinlicher als eine ähnlich aussehende lymphatische Malformation.
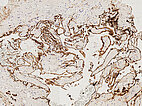
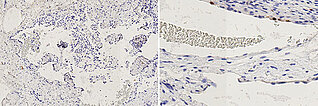
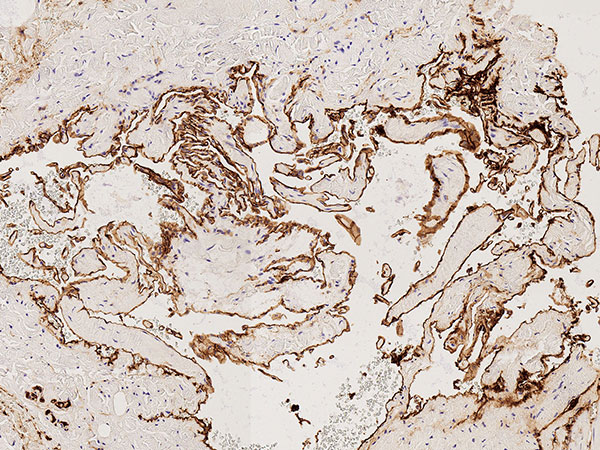
Histopathologie, CD31-Färbung, 110-fache Vergrößerung: Die starke Anfärbung (dunkelbraun gefärbte Endothelzellen) mit dem gefäßendothel-spezifischen Marker CD-31 der gesamten Begrenzung der irregulären, gefäßartigen dysplastischen Hohlraumstruktur weisst klar auf eine Gefäßmalformation hin. Unter dem Gefäßendothel ist nur eine sehr dünne Gefäßwandung nachweisbar.
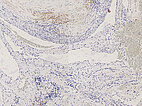
Histopathologie, D2-40-Färbung, 95-fache Vergrößerung: Die Gefäßendothelauskleidung der multiplen irregulären Gefäßräume färbt sich nicht mit Podoplanin (D2-40) an. Damit handelt es sich nicht um Lymphgefäßendothelien. In Zusammenschau mit dem Wandaufbau und der Form der Läsion ist dies damit ein weiterer klarer Hinweis auf eine venöse Malformation (keine lymphatische Malformation).
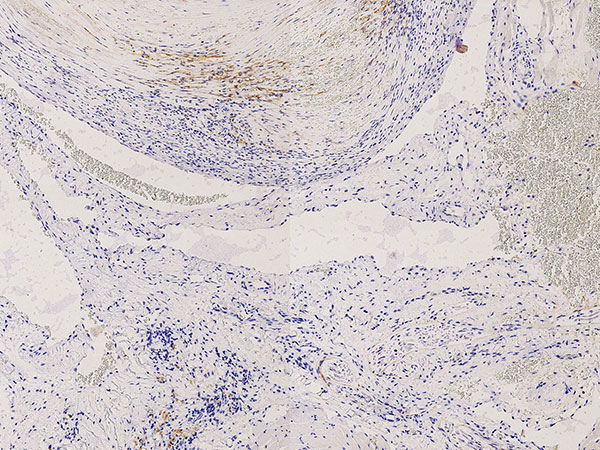
Histopathologie, SMA-Färbung („smooth muscle actin“), 100-fache Vergrößerung: In dieser Färbung wird die glatte Muskulatur („smooth muscle actin“; hier glatte Muskelzellen der Gefäßwandung) dunkelbraun angefärbt. Hierbei zeigt sich der stark irreguläre, asymmetrische, zum Teil sogar fehlende Wandaufbau der venösen Malformation. Dieser ist hier deutlich dysplastisch im Vergleich zu einer regulären normalen Venenwand.
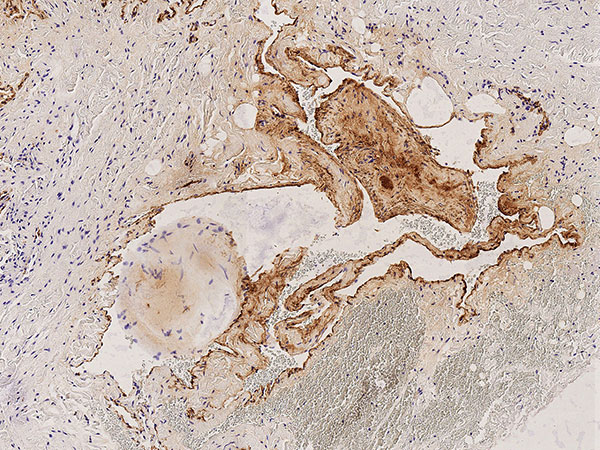
Histopathologie, EvG-Färbung, 20-fache Vergrößerung: Die Bindegewebsfärbung Elastika van Gieson verdeutlicht wiederum den dysplastischen Wandaufbau der venösen Malformation mit gelb gefärbten glatten Muskelfaserzügen und umgebender Skelettmuskulatur untermischt von rot gefärbten Bindegewebsarealen sowie eingestreuten zarten schwarzen elastischen Fasern (in der Übersicht kaum zu sehen). Dieser Aufbau ist eigentlich typisch für venöse Gefäße. Der hier gezeigte unregelmäßige Aufbau ist jedoch atypisch und zeigt die fehlgebildete Venenwandstruktur an. Zwei Phlebolithen sind bindegewebig umgebaut.
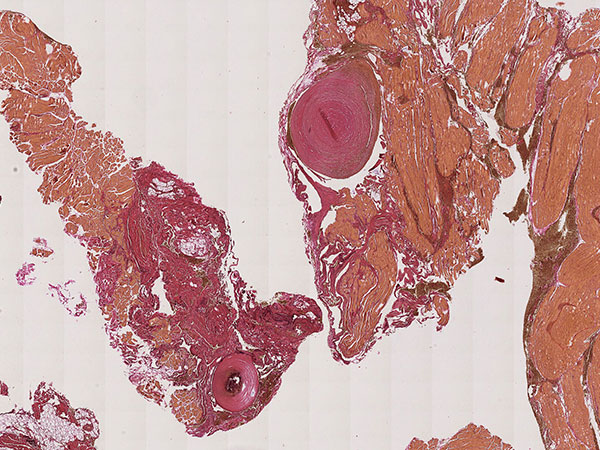
Histopathologie, Ki67-Färbung, links 130-fache bzw. rechts 260-fache Vergrößerung. Ki67 zeigt als Proliferationsmarker alle im weitesten Sinne in Teilung befindlichen Zellen an (außerhalb der G0-Phase im Zellzyklus). In der vorliegenden venösen Malformation sind nur sehr wenige teilungsaktive Kerne (hier ohne Mitosespindeln) als positive Kernfärbung nachweisbar. Damit sehr geringe Proliferationsrate als Hinweis auf eine benigne Läsion.
Die schon seit der Kindheit bekannte Schwellung am Hals der Patientin wurde zunächst als „Hämangiom“ gedeutet. Tatsächlich handelt es sich histopathologisch und von der Klinik sowie Bildgebung her um eine venöse Malformation.
Im Rahmen eines Infektes ist es offensichtlich zu einer ausgeprägteren Thrombophlebitis innerhalb der venösen Malformation gekommen mit zunehmender Schwellung. Die auf Ebene des Larynx durch die Malformation ohnehin schon sehr engen oberen Atemwege wurden damit verlegt, eine Intubation wurde notwendig.
Die durchgeführte histopathologische Aufarbeitung einer Gewebebiopsie der Patientin zeigt die klassischen histopathologischen Befunde einer venösen Malformation. Da die Läsion mit Erythrozyten gefüllt ist und nicht mit Lymphe, vor allem aber auch wegen Negativität der Gefäßendothelien auf D2-40 (Podoplanin), handelt es sich nicht um eine lymphatische Malformation. Dies lag auch sehr nahe, da die Läsion auch multiple Phlebolithen enthielt, die praktisch pathognomonisch sind für venöse Malformationen.
Die Therapiesteuerung erfolgte schließlich interdisziplinär mit HNO, Radiologie, Anästhesie und Pathologie.
Gezielt wurden die stenosierenden Anteile sklerosiert und die Anteile im Endolarynx direkt auf den Stimmlippen mit dem CO2-Laser vaporisiert.
Entsprechende Verlegungen der oberen Atemwege durch venöse oder lymphatische Malformation sind nicht selten und erfordern neben enger interdisziplinärer Abstimmung ein kombiniertes endoskopisches Vorgehen.
Publiziert: 2022
Alle Abbildungen © Wohlgemuth/Dießel/Kisser