Autor/en: Wohlgemuth, Walter A. | Dießel, Linda
Autor/en: Wohlgemuth, Walter A. | Dießel, Linda
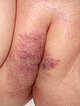
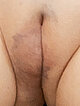
Foto der Läsion am Labium majus rechts mehr als links im Alter von 3 Monaten. Damals zunächst noch als mögliches infantiles Hämangiom interpretiert. Multiple begleitende Teleangiektasien, von der Farbgebung her etwas dunkel für ein infantiles Hämangiom.
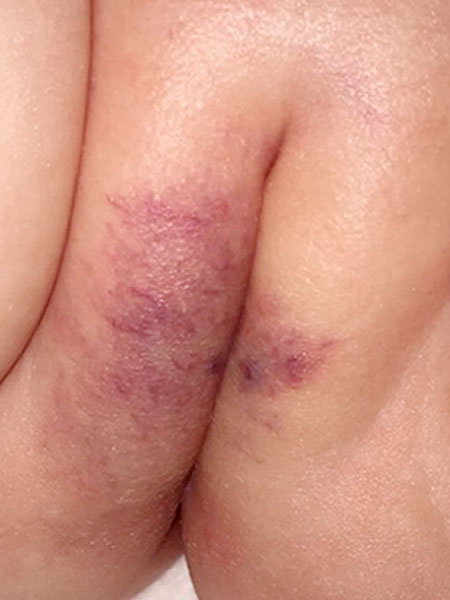
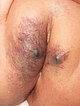
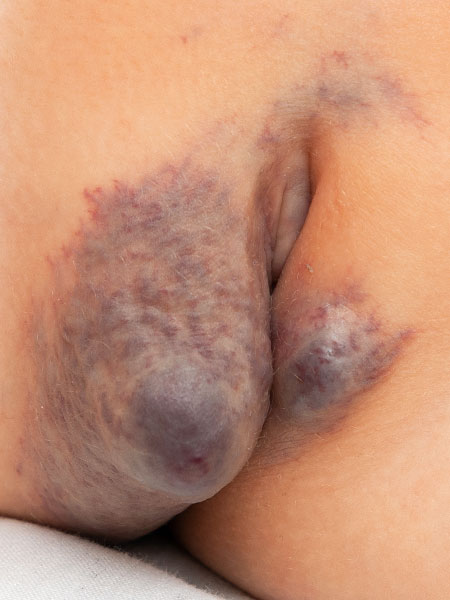
Foto der Läsion am Labium majus rechts mehr als links im Alter von jetzt 14 Monaten. Zentral sind beidseits erhabene, umschriebene, weiche blaue Schwellungen von ca. 5 mm Größe entstanden. Das Bild entspricht so sicher keinem infantilen Hämangiom mehr. Farbe der Läsion weiter zunehmend dunkler, eher ins lila gehend.
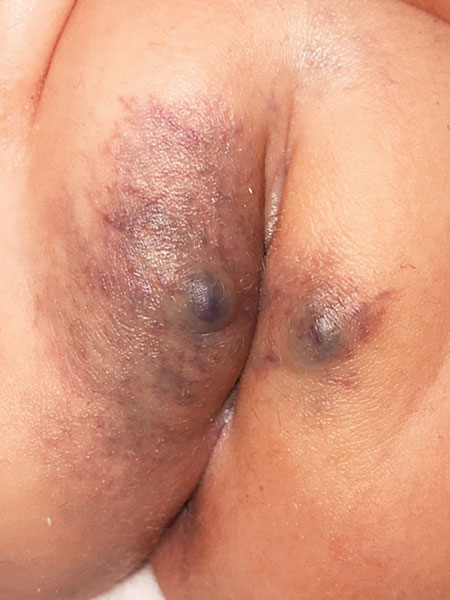
Im 22. Lebensmonat ist die Färbung der Gesamtläsion jetzt eher ins Blaue gehend (initial eher rötlich). Die beiden umschriebenen, hier fast zapfenartig erhabenen Anteile sind weiter progredient größer geworden.
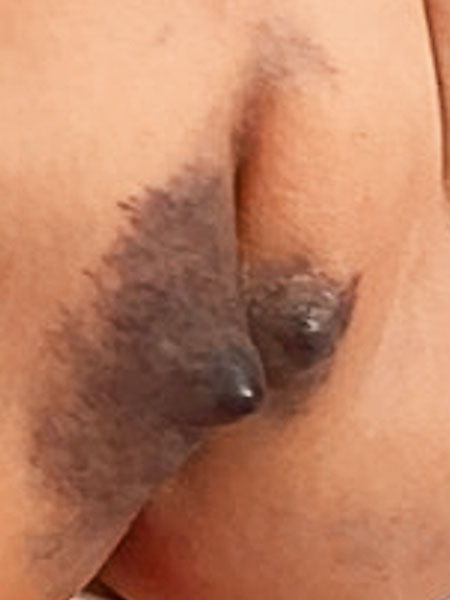
Im weiteren Verlauf (hier 32. Lebensmonat) ist es wiederum zu einem weiteren massiven Progress gekommen. Insbesondere rechts das gesamte Labium majus jetzt als blaue, kissenartige Schwellung sichtbar, asymmetrisch vergrößert. Da die Differentialdiagnose zu einem anderen (Gefäß)tumor zu diesem Zeitpunkt nicht sicher gestellt werden konnte, wurde zunächst eine MRT durchgeführt.
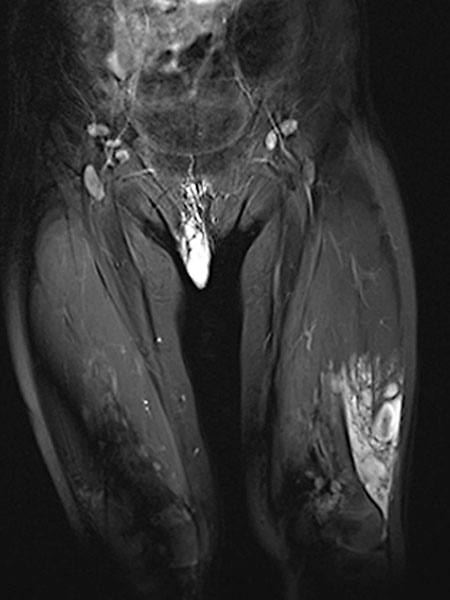
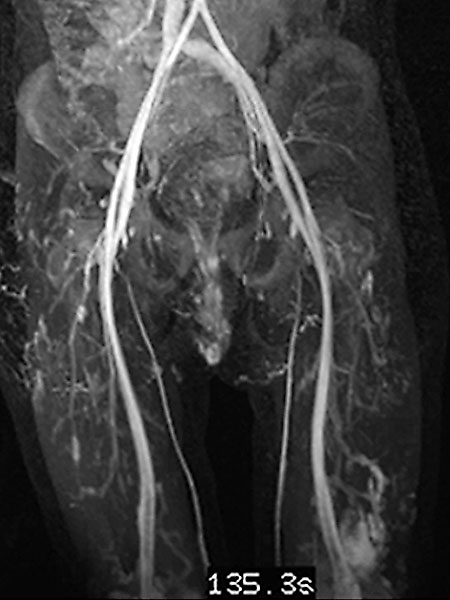
In der koronaren, T2-gewichteten, fettunterdrückten MRT im 32. Lebensmonat findet sich das charakteristische, stark hyperintense = weiße Signal einer Slow-flow-Gefäßmalformation in der labialen Läsion. Zudem auch ähnlich stark hyperintenses Signal in einer intramuskulären Läsion im Musculus vastus lateralis des linken Oberschenkels. Damit ist eine Gefäßmalformation sehr wahrscheinlich.
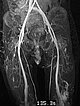
In der Spätphase der dynamischen, zeitlich hochaufgelösten, kontrastmittelunterstützten MR-Angiographie 135 Sekunden nach i. v. Kontrastmittelapplikation kommt es zu einem langsamen, verzögerten Kontrastmittelpooling in der Läsion. Eine arteriovenöse Malformation mit ihrem schnellen Durchfluss kann somit klar ausgeschlossen werden. Ebenfalls langsame Anreicherung der zweiten Läsion am lateralen distalen linken Oberschenkel.
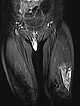
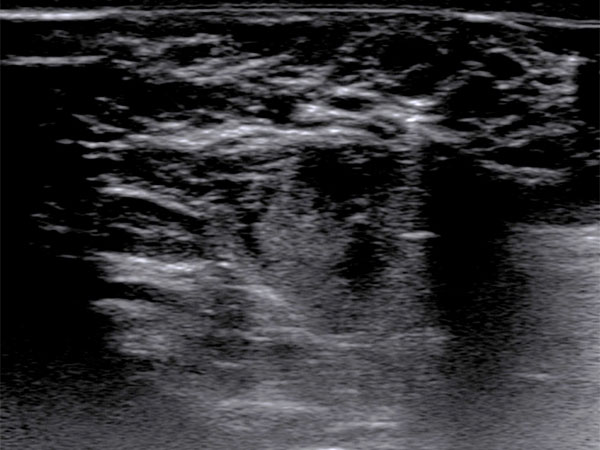
Es wird zur endgültigen Diagnosesicherung jetzt noch eine sonogesteuerte Stanzbiopsie mit einer 16-Gauge-Einmalbiopsiepistole aus der Läsion am Labium majus rechts entnommen. Die in die Läsion vorgeschobene Biopsienadel erzeugt eine starke distale Schallauslöschung im B-Bild-Ultraschall.
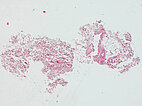
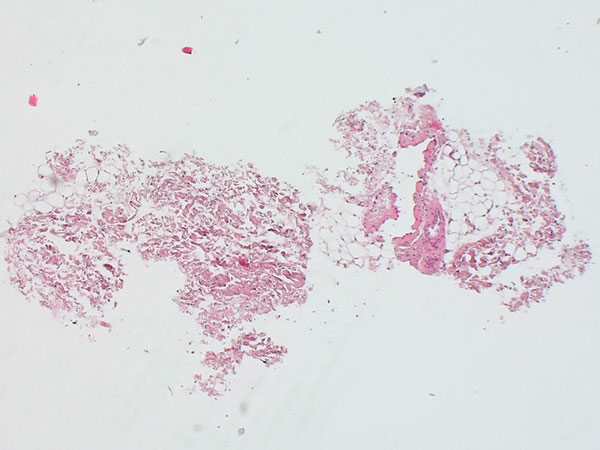
Histopathologisches Bild, Hämatoxylin-Eosin-Färbung (HE), hier 25-fache Übersichtsvergrößerung: Es findet sich ein fuchsbauartiger, dysplastischer, venenartiger Gefäßhohlraum. Dieser ist eingebettet in soweit normales Fettgewebe und Stroma.
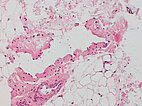
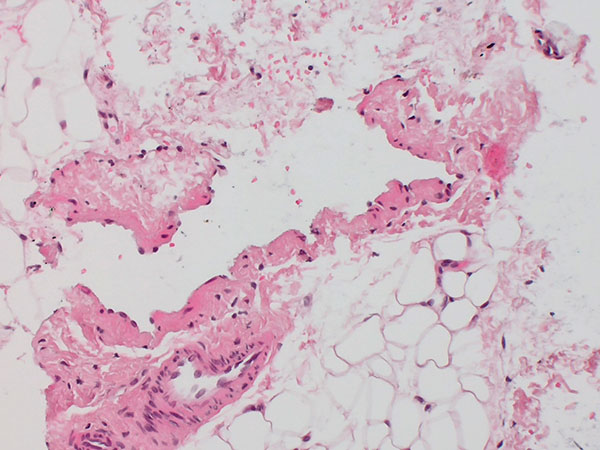
Histopathologisches Bild, Hämatoxylin-Eosin-Färbung (HE), hier in 200-facher Vergrößerung: Es zeigt sich ein mit Endothel ausgekleideter „leerer Raum“ mit einzelnen, zentral enthaltenen Erythrozyten sowie einer fehlgebildeten, dünnen venösen Gefäßwand. Der „leere Raum“ ist außen von Gefäßendothelzellen berandet. Daneben sichtbar eine ganz normal aufgebaute Arteriole, diese ist nicht pathologisch.
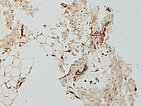
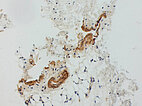
Histopathologisches Bild, CD31-Färbung, 100-fache Vergrößerung: In dieser gefäßendothelspezifischen, immunhistochemischen CD31-Färbung werden Gefäßendothelzellen schwarz-braun angefärbt. Die in der Läsion deutlich vermehrt sichtbaren Gefäßendothelien (braun) entsprechen den irregulären, venösen Gefäßräumen der venösen Malformation. Daneben unspezifische kleine Gefäße.
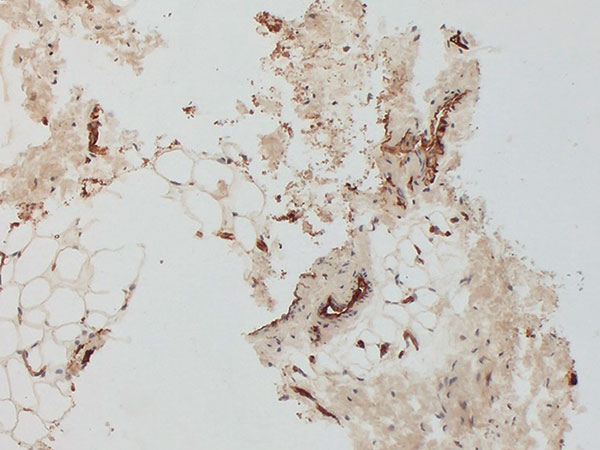
Histopathologisches Bild, SMA-Färbung, 100-fache Vergrößerung: In der SMA-Färbung („Smooth Muscle Actin“) zeigt sich nicht der normale, geordnete glattmuskuläre Wandaufbau von venösen Gefäßen. Die Läsion ist vielmehr aufgrund der Fehlbildung in der Gefäßreifung von asymmetrischer und unregelmäßiger SMA-positiver (braun angefärbte Zellen), glatter Muskulatur umrandet. Dies ist ganz typisch für venöse Malformationen. Die Diagnose konnte somit auch histopathologisch bestätigt werden.
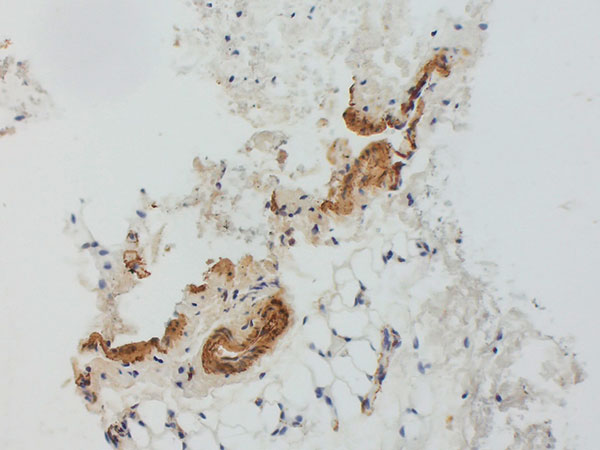
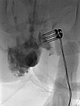
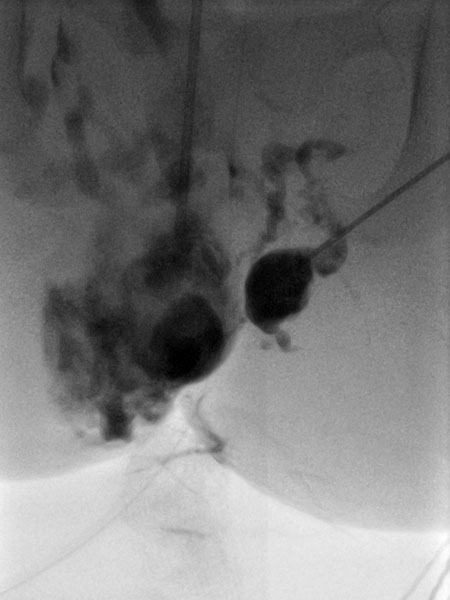
Nach Sicherung der Diagnose erfolgte jetzt die Therapie in Form einer Bleomycin Elektrosklerotherapie. Hierzu wurde die venöse Malformation zunächst mit jeweils einer Nadel unter Ultraschallsteuerung auf beiden Seiten punktiert und mit Kontrastmittel injiziert. Gute Nadellage, es finden sich keine größeren Drainagevenen.
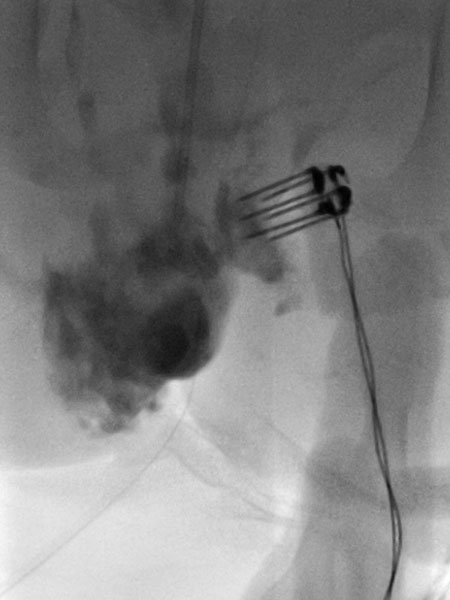
Über die beiden liegenden Nadeln wurde jetzt insgesamt 0,75 mg Bleomycin (eins zu drei in Kontrastmittel verdünnt) in die venöse Malformation direkt intraläsional injiziert. Anschließend auf beiden Seiten insgesamt zusammen 11 Applikationen einer reversiblen Elektroporation mit der Fingerelektrode mit 15 mm aktiver Nadellänge.
Das Bild 5 Tage nach der Bleomycin Elektrosklerotherapie (BEST) zeigt noch eine deutliche Schwellung insbesondere des rechten Labium majus und eine mäßige Hämatombildung durch die Punktion. Dies entspricht einem normalen postoperativen Verlauf. Aufgrund der Schwellung und verminderten Blutfüllung ist die Farbe der Läsion jetzt eher wieder etwas rötlicher als das typische Blau der venösen Malformation.
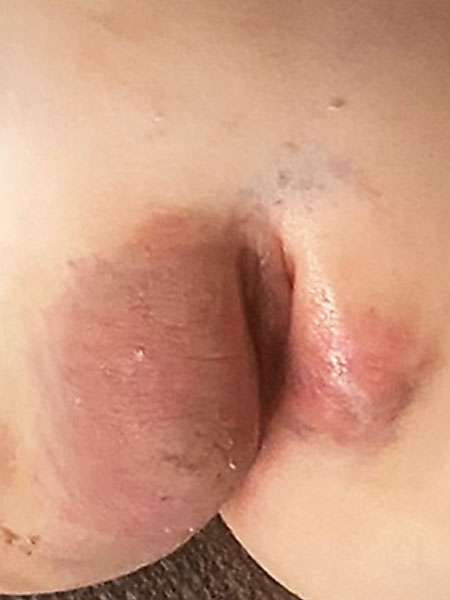
In den nächsten Wochen bildet sich die Schwellung schnell wieder vollständig zurück. In der Kontrolluntersuchung ca. 2 Monate postoperativ nach Bleomycin Elektrosklerotherapie ist der Befund insgesamt klar gebessert. Die Schwellungen haben sich zurückgebildet. Auch die beiden zapfenartigen, blauen exophytischen Anteile der venösen Malformationen sind nicht mehr erkennbar. Insgesamt hat sich auch die Hautfärbung durch die venöse Malformation gebessert und ist blasser geworden.
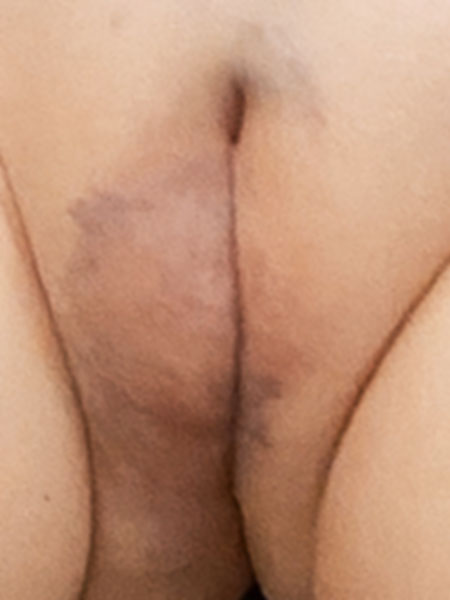
Die Vorgeschichte der Patientin ist etwas weniger typisch, da venöse Malformationen normalerweise nicht einen so frühen und so schnellen Progress zeigen. Aufgrund dieses auffälligen Verlaufes wurde zur weiteren differentialdiagnostischen Abklärung bereits in diesem jungen Alter eine MRT und anschließend eine sonographisch gesteuerte Stanzbiopsie durchgeführt. Normalerweise ist dies nicht notwendig.
Die histopathologische Aufarbeitung zeigte dann den typischen Befund einer benignen Gefäßläsion mit dysplastischem, asymmetrisch unregelmäßigem venösen Wandaufbau. Die glattmuskuläre Gefäßwand ist nicht überall ausgebildet und fehlt zum Teil ganz. Histopathologisch wäre hier allenfalls als Differentialdiagnose noch eine andere Slow-flow-Gefäßmalformation, nämlich eine lymphatische Malformation zu erwägen. Dies könnte man leicht mit einer Podoplanin-Färbung (D2-40) zur Unterscheidung zwischen venöser Malformation (D2-40-negative Endothelien) und lymphatischer Malformation (D2-40-positive Endothelien) differenzieren. Klinisch war hier durch die blaue Färbung der Läsion eine venöse Malformation klar wahrscheinlicher.
Die direkt eingeleitete Therapie wurde hier als Bleomycin Elektrosklerotherapie (BEST) in nur einer Sitzung ausgeführt. Bereits nach einer Sitzung mit einer minimalen Bleomycin-Dosis (0,75 mg) intraläsional gespritzt, kam es zu einer doch sehr deutlichen Besserung der venösen Malformation. Es haben sich keine Komplikationen eingestellt, auch keine Narbenbildung.
Publiziert: 2022
Alle Abbildungen © Wohlgemuth/Dießel