Autor/en: Wohlgemuth, Walter A. | Dießel, Linda
Autor/en: Wohlgemuth, Walter A. | Dießel, Linda
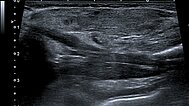
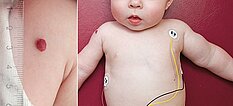
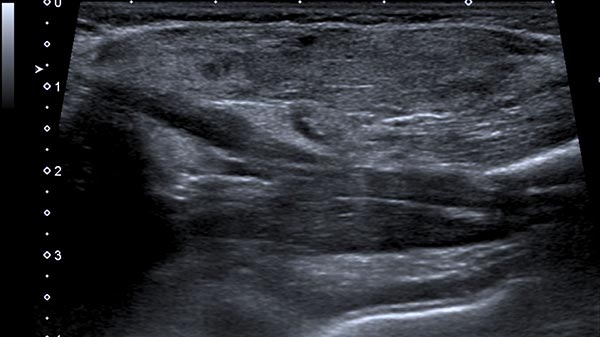
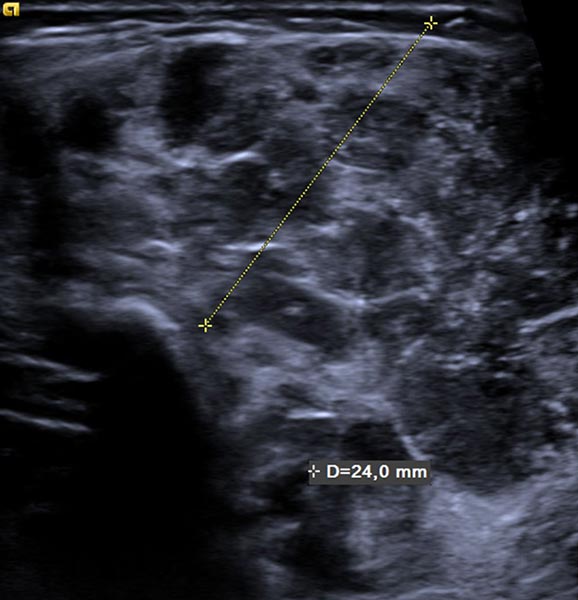
Ab der 2. Lebenswoche waren bei dem Säugling insgesamt 8 kleine kutane infantile Hämangiome typischer Art langsam wachsend an der Haut sichtbar. Zusätzlich eine umschriebene, langsam größer werdende Schwellung ventral in der Mitte des linken Oberarmes. Die darüber liegende Haut war nicht verfärbt. In der hier abgebildeten B-Bild-Sonographie dieser Stelle, im Verlauf Ende des 4. Lebensmonats, zeigt sich ein relativ echoarmer Tumor im Subkutangewebe.
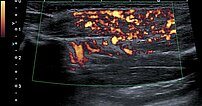
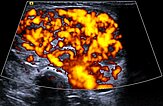
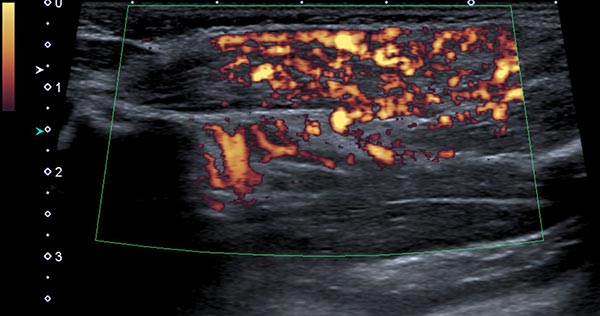
In der Power-Dopplersonographie zeigt sich eine starke Perfusion der Raumforderung, sodass von einem vaskulären Tumor ausgegangen wird. Die starke Blutströmung wird hier orange im B-Bild dargestellt, die Strömungsrichtung ist dabei nicht farbkodiert.
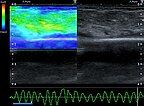
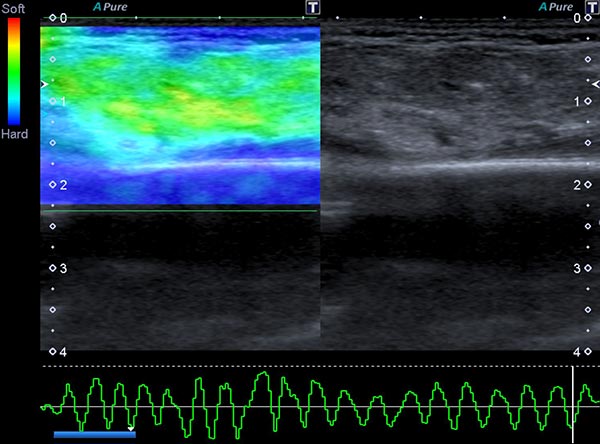
In der Ultraschall-Elastographie kann die mechanische Härte des Tumors farbkodiert dargestellt werden (links im Bild), rechts im Bild das zugehörige B-Bild. In der Farbkodierung wird hartes Gewebe blau dargestellt, mittelhartes grün und weiches Gewebe rötlich. Der Tumor selbst ist mittelhart bis eher etwas weicher (grün) als das umgebende Gewebe (blau).
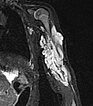
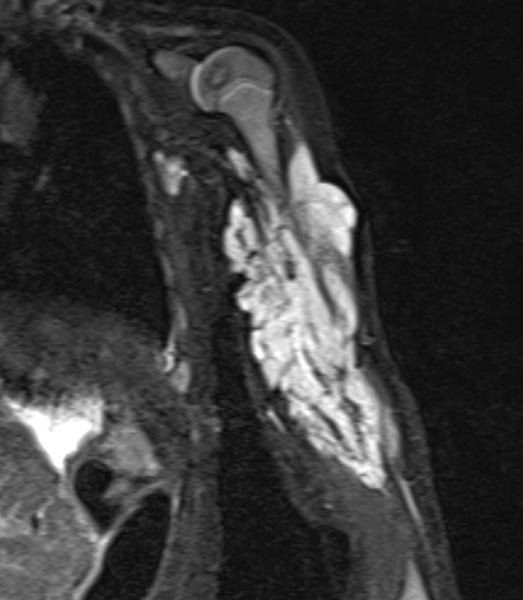
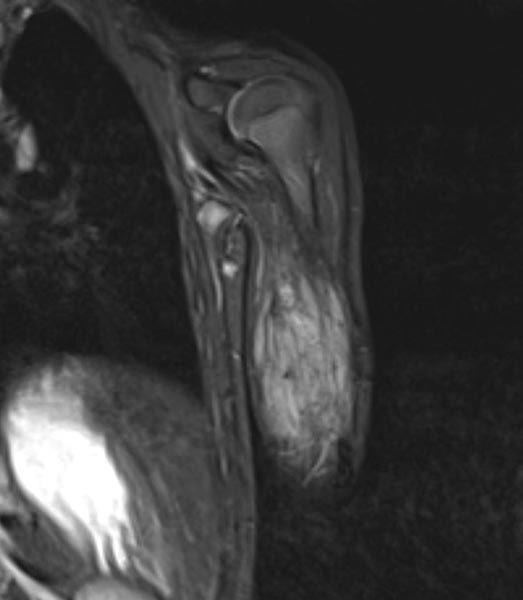
Zur weiteren Sicherung der Differentialdiagnose wird bei dem Kind auch eine MRT durchgeführt. Hier abgebildet eine koronare, T2-gewichtete, fettunterdrückte STIR-Sequenz. Der Tumor ist hier stark hyperintens (weiß im Bild) und scharf zum umgebenden Gewebe abgegrenzt. Er durchdringt alle Gewebeebenen und enthält zentral als Zeichen einer starken arteriellen Perfusion signalfreie Areale, sogenannte Flow-voids.
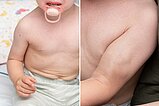
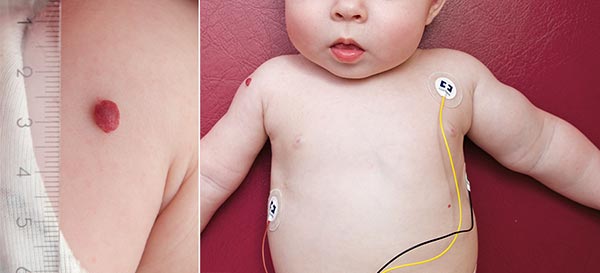
Ende des 8. Lebensmonats haben die sichtbaren infantilen Hämangiome an der Haut ihre maximale Ausdehnung erreicht. Das größte Hämangiom liegt an der rechten Schulter über dem M. deltoideus. Gut sichtbar auch die Schwellung am linken Oberarm, der im Seitenvergleich deutlich voluminöser ist. Unter der Vorstellung, dass es sich wahrscheinlich am Oberarm auch um ein infantiles Hämangiom handelt, wird jetzt orales Propranolol angesetzt.
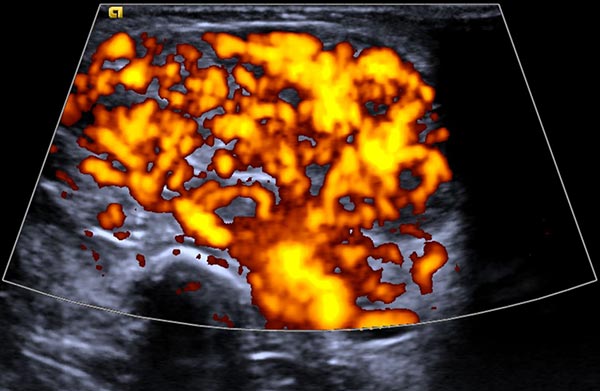
Die Power-Dopplersonographie Ende des 8. Lebensmonats zeigt nicht nur eine Volumenzunahme des subkutanen Tumors, sondern auch eine nochmals stark gesteigerte Perfusion (orange farbkodiert).
Die entsprechende B-Bildsonographie Ende des 8. Lebensmonats zeigt neben der Volumenzunahme auch deutlich vermehrte echoarme Anteile in dem Tumor. Dies entspricht Zellproliferaten und ist ein Merkmal eines in Proliferation befindlichen infantilen Hämangioms, kann aber auch bei anderen vaskulären Tumoren vorkommen.
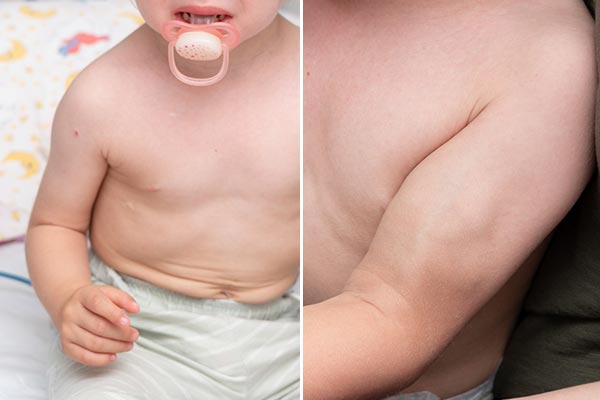
Das Kind ist auf diesem Foto 24 Monate alt. Nach einer 12-monatigen Propranolol-Therapie, die zu einer initialen Besserung führte, musste diese 4 Monate vor diesem Bild wegen multipler Nebenerkrankungen abgesetzt werden. Die kutanen infantilen Hämangiome waren unter Propranolol verkleinert. Die Schwellung am Oberarm links nahm jedoch im Gegensatz zu den kutanen Befunden nach Absetzen wieder erheblich zu, sodass hier weiterer Abklärungsbedarf bestand.
Zur weiteren Klärung der Differentialdiagnose wurde nochmals eine MRT durchgeführt, hier wieder abgebildet eine koronare, T2-gewichtete, fettunterdrückte STIR-Sequenz. Der Tumor ist jetzt etwas weniger stark hyperintens (weniger weiß), dies spricht für einen etwas höheren Fettanteil in dieser fettunterdrückten Sequenz. Auch die Perfusion hat etwas abgenommen, es finden sich im Vergleich weniger Flow-voids.
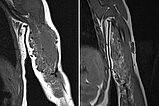
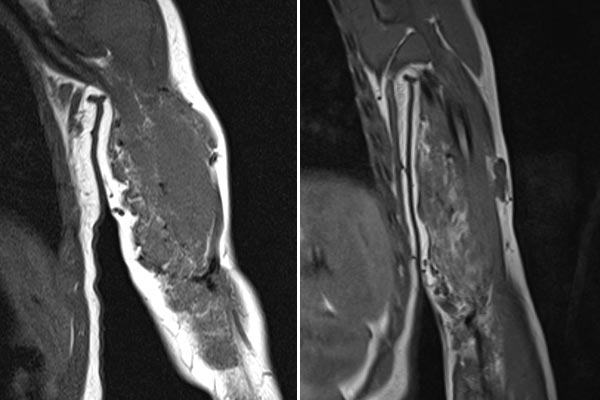
Vergleich der koronaren, T1-gewichteten MRT vom Februar 2019 (linkes Bild) zu September 2021 (rechtes Bild). In dieser T1-Wichtung wird Fett hyperintens (weiß) dargestellt. Im rechten Bild ist gut zu sehen, dass die Fettanteile im Tumor im Laufe der Zeit zugenommen haben. Dies ist typisch für ein teilweise in Involution befindliches infantiles Hämangiom (mehr Fettanteile, weniger Gefäßproliferate).
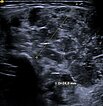
Um die Diagnose trotz der Hinweise auf ein infantiles Hämangiom klar zu sichern, bei differentem Verhalten der kutanen (fast rückgebildet) und der subkutanen Anteile (Wiedervergrößerung), wurde noch eine histopathologische Sicherung mittels Stanzbiopsie durchgeführt. Das Ultraschallbild zeigt die Biopsiepistolennadel innerhalb des Tumors am Oberarm.
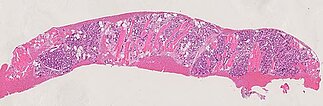
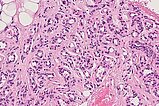
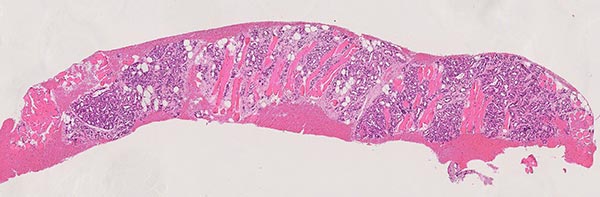
Das histopathologische Übersichtsbild (40-fache Vergrößerung; HE-Färbung) des Stanzzylinders der Läsion zeigt Skelettmuskulatur, die diffus durchsetzt ist durch lobulär angeordnete, kapilläre Proliferate sowie einzelne Fettzellen (weiße, rundliche große Zellen), die ein Hinweis auf eine bereits stattfindende Involution sind.
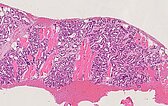
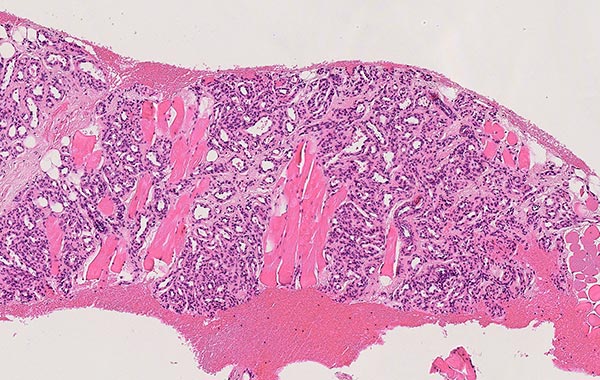
In der 90-fachen Vergrößerung (HE-Färbung) spricht die Lobulierung der Gefäßproliferate für einen benignen vaskulären Prozess. Die eingeschlossenen Skelettmuskelfasern sind zwar umwachsen, werden aber nicht destruiert, wie dies bei einem malignen Geschehen der Fall wäre. Die Vermischung mit präexistenten Gewebsstrukturen ohne deren Alteration ist typisch für infantile Hämangiome.
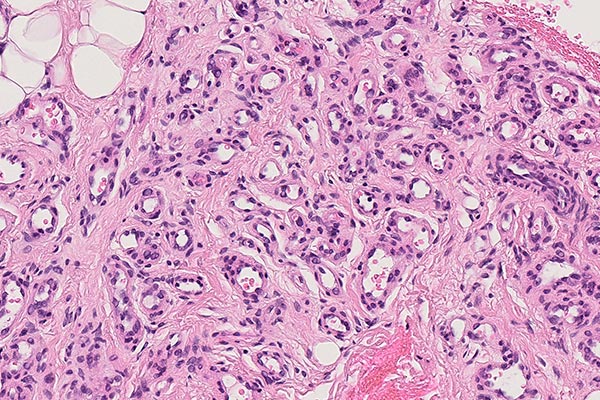
In der 270-fachen Ausschnittsvergrößerung (HE-Färbung) sind in der hier vorliegenden, beginnenden Involutionsphase die Lumina der Kapillaren innerhalb der lobulären Gefäßproliferate nicht schlitzförmig und sehr dicht gedrängt (was typisch für die Proliferationsphase wäre), sondern etwas dilatierter und zeigen echte Lumina. Die Kapillaren rücken auseinander zugunsten einer progredienten interstitiellen Fibrosierung und sind von Stroma umgeben. Zudem tritt eine Verbreiterung der Basalmembran auf.
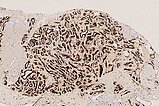
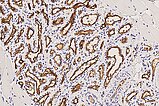
In der 130-fachen Vergrößerung (immunhistochemische CD31-Färbung zur Darstellung von Gefäßendothelien) zeigt sich eine intensive braune Anfärbung der endothelialen Strukturen. Dies beweist den Gefäßcharakter der Läsion. Die Gefäße sind beim infantilen Hämangiom als vaskulärer Tumor typisch lobuliert angeordnet.
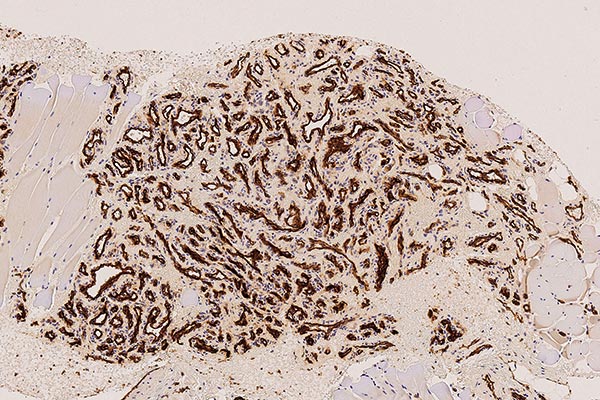
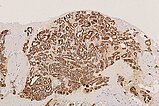
In der 100-fachen Vergrößerung (SMA „smooth muscle actin“ zur Darstellung der glattmuskulären Perimyozytenschicht) wird die erhaltene, symmetrische Perimyozytenlage um jede dargestellte Kapillare verdeutlicht. Dies ist ein Kriterium für einen benignen vaskulären Prozess.
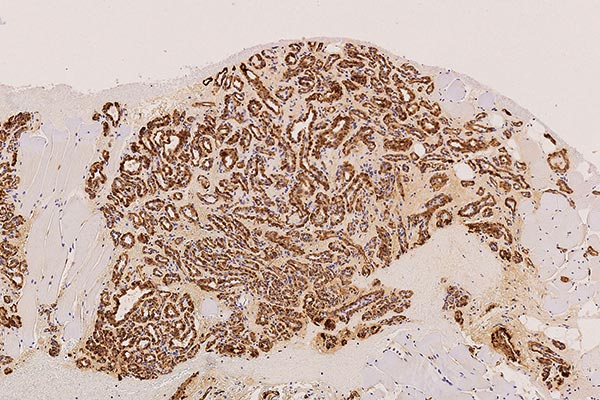
In der 130-fachen Vergrößerung (WT1-Färbung) spricht auch die zytoplasmatische Positivität (braune Anfärbung im Bereich der Endothelzellschicht) gegen eine vaskuläre Malformation und für einen vaskulären Tumor, also hier passend zu einem infantilen Hämangiom.
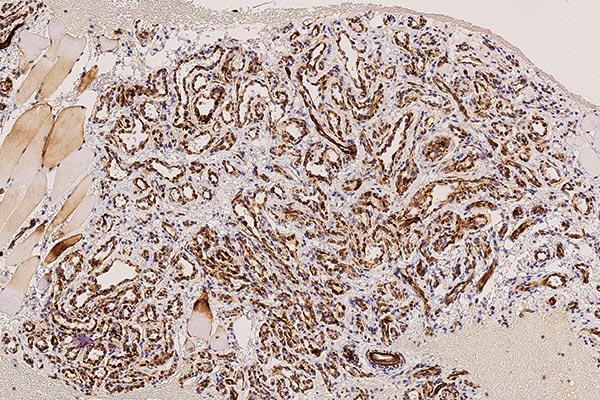
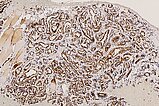
In der 250-fachen Ausschnittsvergrößerung der GLUT1-Färbung zeigen die Kapillaren des infantilen Hämangioms eine charakteristische immunhistochemische GLUT1-Expression (braune Färbung der Endothelzellschicht), die normalerweise lediglich in plazentaren Kapillaren und von diesen abgeleiteten vaskulären Tumoren eine Positivität zeigt. Daher auch die Annahme, dass sich infantile Hämangiome aus vaskulären Präkursorzellen der Plazenta ableiten. In anderen Hämangiomen (z. B. angeborenen Hämangiomen wie NICH oder RICH) ist GLUT1-negativ. Dies stellt das wichtigste differentialdiagnostische histologische Kriterium zum infantilen Hämangiom dar. Die in den Lumina enthaltenen Erythrozyten zeigen ebenfalls eine GLUT1-Positivität und dienen damit als positive interne Kontrolle, dass die Färbung technisch gut funktioniert hat.
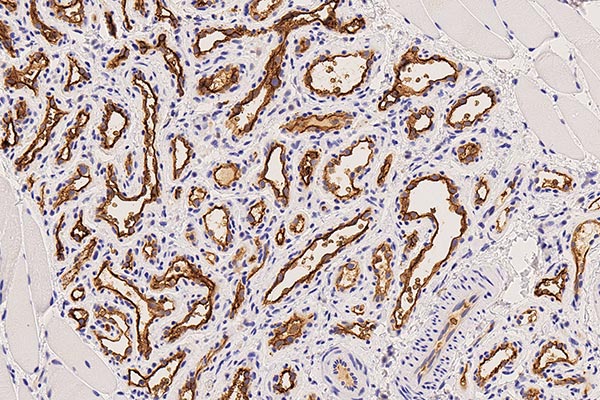
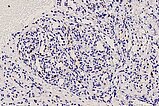
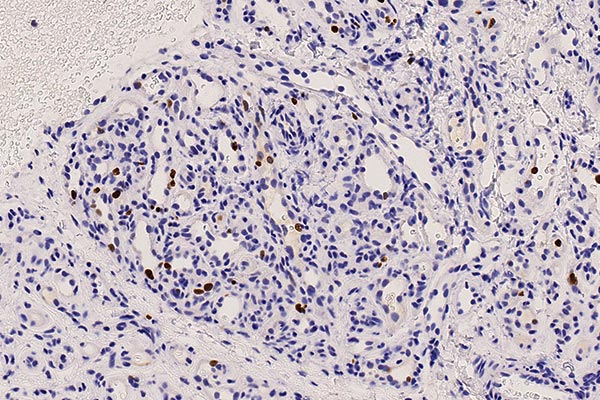
Der klinische und bildgebende Befund, bei dem es hier nach Absetzen des Propranolol zu einem Rebound-Phänomen gekommen ist mit einem Wiedereinsetzen einer Proliferation in Teilen des subkutanen infantilen Hämangioms, spiegelt sich in der Bestimmung der Wachstumsfraktion einer Zellpopulation mit dem MIB-1-Antikörper, der das Ki67-Protein färbt. Dieses zeigt proliferierende Zellen an (Ki67; 300-fache Vergrößerung). Die Ki67-positive Proliferationsfraktion im Endothel liegt bei bis zu 10 % (dunkelbraun gefärbte Kerne sind teilungsaktiv) als Ausdruck des Reboundphänomens.
Das infantile Hämangiom liegt normalerweise an der Haut und zeigt ein typisches Aussehen und Wachstumsverhalten, eine weitere Bildgebung und histologische Absicherung ist meist nicht notwendig. Subkutan gelegene Anteile, gerade wenn sie relativ groß sind, können hier aber eine differentialdiagnostische Schwierigkeit aufweisen. Gerade wenn sie sich different im Wachstum verhalten im Gegensatz zu den kutan sichtbaren Anteilen wie in diesem Fall. Die im subkutanen Bereich einsetzende Wiedervergrößerung nach Absetzen des Propranolol (Rebound-Phänomen) ließ Zweifel an der Dignität aufkommen. Damit wurde eine histopathologische Sicherung der Diagnose des subkutanen Anteils durch eine kleine 16-Gauge-Stanzbiopsie durchgeführt.
Die histopathologische Aufarbeitung zeigte dann den typischen Befund eines benignen vaskulären Tumors. Die Läsion war von vielen lobulären, kapillären Infiltraten durchsetzt, mit symmetrischer Gefäßwand/Perimyozytenschicht (SMA). Die CD31- und die WT1-Positivität legten ebenfalls einen vaskulären Tumor nahe. Die sichere Differentialdiagnose gelingt dann mit der GLUT1-Färbung, die beim infantilen Hämangiom als einzigem vaskulären Tumor endothelial positiv ist, wie in diesem Fall. Als Ausdruck des Wiedereinsetzens einer Proliferationsaktivität mit Wiedervergrößerung von Teilen des Tumors findet sich in bis zu 10 % der Endothelzellen eine Ki67-Anfärbung.
Da aufgrund der vorliegenden Komorbidität das Propranolol vorzeitig abgesetzt werden musste, die Diagnose jetzt aber gesichert ist und der Arm voll mitbenutzt wird ohne relevante Einschränkungen, wird hier der weitere Verlauf einer Involution unter mehrfachen Kontrollen abgewartet.
Publiziert: 2022
Alle Abbildungen © Wohlgemuth/Dießel